難聴に知的障害などをあわせ持つ重複障害児に対する聴力評価は困難なことが多い。本研究では、重複障害児の聴力評価にBiologic 社のMaster聴性定常反応(ASSR)を用い、骨導検査と音場検査を行った。その結果、ASSRによる気導検査と骨導検査による伝音難聴と感音難聴の鑑別、伝音難聴の治療による聴力改善の評価、音場検査による補聴効果の評価が可能であった。
乳幼児健康診査(健診)における保護者による聴こえの自己検査の実施状況を調査したところ、正しく自己検査が行われていたのは3歳児健診(受診者289児)で15%、1歳6か月児健診(受診者309児)で22%であった。言語聴覚士が健診受診児に乳幼児聴力検査を実施し、要精密検査となった児の耳鼻咽喉科での診断結果を追跡調査すると、乳幼児聴力検査で要精密検査となった15児中10児が耳鼻咽喉科医を受診し、9児に異常がみられた。しかし、異常がみられた9児のうち聴こえの自己検査においても合格基準を満たしていなかった者は2児のみであり、従来の健診における聴覚スクリーニングでは偽陰性が多かったと考えられる。今後、聴こえの自己検査の精度を向上するためには保護者が検査方法を正しく理解できる説明方法の検討が必要であるが、聞こえの自己検査には限界もあるため、聴覚スクリーニングに言語聴覚士や耳鼻咽喉科医の参画が望まれる。
3か月以上の言語指導期間のある18歳未満の吃音児57名を対象に、介入時期と吃音の改善効果について検討した。紹介元では、他機関の専門職からの紹介が59%であり、発吃平均年齢は3歳3か月、初診時平均年齢は5歳9か月であった。発吃から介入までの期間は、発吃から1年未満の「超早期介入群」が46%を占め、他の言語障害との合併があった児が39%存在した。吃音に対する言語指導として、親へのコミュニケーション環境調整などの間接的言語指導法に加えて、吃音児に対しても楽な発話モデルによる流暢性発話の獲得などの直接的言語指導法も積極的に取り入れた。その結果、吃音が消失した症例は全体で11%に限られたが、「超早期介入群」「早期介入群」「普通介入群」は吃音の消失とブラッドシュタインの吃音の進展度分類の1層への改善が認められた。しかし、「介入遅延群」は2層への改善にとどまっていた。今回の結果から、吃音の対する間接的言語指導法に加えて直接的言語指導法を行うことが有効と思われた。さらに、早期に介入した吃音児ほど改善傾向が高いことが示唆された。今後とも地域の関係機関と連携を図り、吃音に関する広報活動を通じて早期介入を行うことが必要と考えられた。
学校健診では耳鼻咽喉科医が重要な役割を担っている。しかし、日本耳鼻咽喉科学会学校保健委員会の調査では、学校健診における言語障害の有所見率は0.17%と低い。本研究では、就学時健診において、健診対象の231児に対して耳鼻咽喉科医が「学校保健での音声言語障害の検診法」を用いて言語異常を検診し、その有所見率を検討した。次に、耳鼻咽喉科医とともに言語聴覚士が就学時健診に参画し、健診対象児全例に対して事前に言語スクリーニングを実施した。これにより、耳鼻咽喉科医の検診前の言語聴覚士による言語スクリーニングの有用性を検討した。最後に、健診で言語異常と診断された児に言語の精密検査を勧告し、精査結果を検討した。
耳鼻咽喉科医が「学校保健での音声言語障害の検診法」を用いて検診したところ、言語障害の所見ありと判断したのは31児であり、有所見率は13.4%であった。この検診法の有用性と学校健診においてうまく活用されていない可能性が示唆された。耳鼻咽喉科医が効率よく検診を行うために、あらかじめ言語聴覚士による言語スクリーニングを行った結果、言語聴覚士が言語異常の所見ありと評価した児は47名(20.3%)であった。言語スクリーニングで言語障害の所見なしと評価した児のなかで、医師が検診で言語異常と判断した児はいなかった。すなわち、言語障害を検出する特異度は100%であり、耳鼻咽喉科医の検診前の言語聴覚士による言語スクリーニングの有用性が示唆された。また、言語聴覚士が健診に参画することで、健診場面での言語異常検診の効率化が図れ、短時間でより多くの言語異常児を検出することが可能と考えられる。
就学時健診にから小学校6年生まで同一児童を対象にティンパノグラムによる縦断的追跡調査を行った。その結果、就学時健診でティンパノグラムに異常を認めた児童は、小学校2年生までに著しく改善し、その後、5、6年生まで改善率は安定していた。
一側性難聴児は騒音下で言葉の聞き取りが悪くなることを明らかにし、学校では良聴耳にFM補聴システムを使用するよう勧めている。また、一側性難聴児の言語発達について調査を行っている。一側性外耳道閉鎖児には、軟骨伝導補聴器による早期介入を開始した。
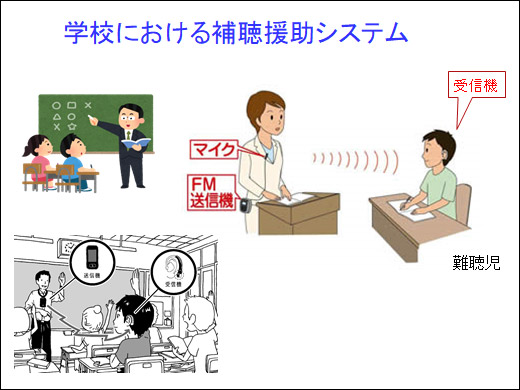
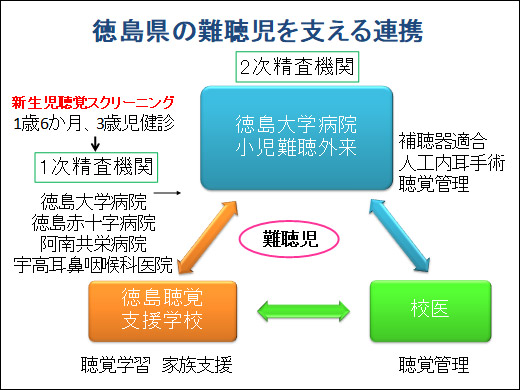
徳島県の難聴児を支える連携が県内の難聴児のほぼ全員を把握し、県下の4医療機関と県内唯一の療育機関である徳島聴覚支援学校が連携して補聴器装用と聴覚学習を行っている。新生児聴覚スクリーニングの実施率が90%を超えている。徳島県の大半の地域の乳幼児健診では言語聴覚士や聴覚支援学校の教員などの専門職による聴力検査が実施されている。徳島県では補聴援助システムを希望して申請した難聴児の全員に貸与され、補聴援助システムの普及は徳島県が全国第1位。軽度・中等度難聴児の補聴器購入助成制度が開始された。