めまい
メニエール病
 メニエール病はめまいの病気として非常に有名ですが、めまいといえばメニエール病というように何でもメニエール病と診断されてきた傾向があります。
メニエール病はめまいの病気として非常に有名ですが、めまいといえばメニエール病というように何でもメニエール病と診断されてきた傾向があります。
原因は内リンパ水腫であり、内耳の内リンパ腔といったところが水ぶくれになることによって発症するといわれています。
症状は反復する難聴や耳鳴などを伴う回転性めまいで、発作持続時間は1時間以上のものが半数以上です。また、20%程度は回転性めまいではなく浮動性めまいを訴えられる人もいます。典型例では難聴・耳鳴・めまいが起こりますが、同様の原因で発症する関連疾患で難聴・耳鳴だけがおこる蝸牛型メニエール病、めまいだけがおこる前庭型メニエール病、高度難聴が先行し後からめまいがおこる遅発性内リンパ水腫なども関連疾患といわれています。
検査
聴力低下やめまい発作による眼振が見られるので、聴力検査・平衡機能検査は必須です。また内リンパ水腫を改善する薬を使用して聴力や前庭機能が変動するかどうかをみるグリセロールテストやフロセミドテストなどを行います。
治療
 メニエール病はめまい発作を繰り返すことにより次第に難聴が進行することがあります。そのためメニエール病の治療の目的はめまい発作を制御して内耳障害の進行を防ぐことになります。
メニエール病はめまい発作を繰り返すことにより次第に難聴が進行することがあります。そのためメニエール病の治療の目的はめまい発作を制御して内耳障害の進行を防ぐことになります。
保存的治療としては内リンパ水腫を治療するため、利尿剤を使います。急速に難聴が進む場合にはステロイドを使うこともあります。
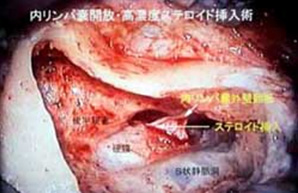
保存的治療によりめまい発作が抑制されない場合は外科的治療が適応となります。内リンパ水腫を改善するために内リンパ嚢開放術といった手術を行っています。また、めまい発作を抑えるためにゲンタマイシン鼓室内注入といった方法もあります。
ただ、メニエール病は一種のストレス病であり、保存的治療もしくは外科的治療を行うと同時にストレスの原因であるライフスタイルの改善を試みる必要があります。
良性発作性頭位めまい症
 良性発作性頭位めまい症(BPPV)は耳性めまいの中で最も頻度の高い病気です。最近10年程でBPPVに対する考え方が急速に広まってきたこと、疾患概念も臨床家に広まってきているわりにはまだ一般での認識は低いように思われます。
良性発作性頭位めまい症(BPPV)は耳性めまいの中で最も頻度の高い病気です。最近10年程でBPPVに対する考え方が急速に広まってきたこと、疾患概念も臨床家に広まってきているわりにはまだ一般での認識は低いように思われます。
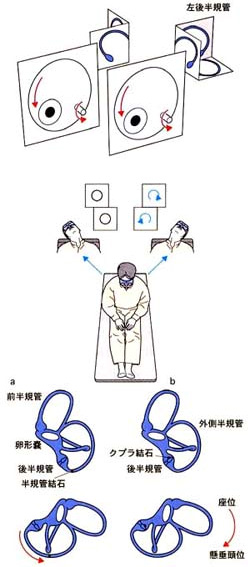
原因として半規管結石説とクプロ結石説があり、半規管結石説とは耳石器より脱落して半規管内に入り込んだ耳石が頭位変換によって半規管内を移動し、この刺激によってめまいが誘発されるというものです。クプロ結石説とは耳石器から脱落した耳石がクプラという場所に付着し、クプラが重力に反応するようになったものです。
症状は病気の名前が示すとおり、頭位変換時におこる回転性のめまいです。ただめまいは基本的には頭を動かし終わった後は長くは続きません。
検査
耳石が入り込む場所によってBPPVは後半規管型・外側半規管型・前半規管型に分けられ、めまい発作時には必ず眼振という眼の動きが出ます。この眼振を見てどこに耳石があるのかを判断するので、実際に頭を動かしてめまいを誘発し、その時に出る眼振を見てみることが大事です。他の病気が混在していることもあるので聴力検査や画像検査を追加することもあります。
治療
その名の通り基本的には予後良好の病気です。治療には耳石置換法という理学療法を行います。この治療法は信頼のおける論文等で80%以上の有効率が報告されていて、めまいの消失時期を早めることも証明されています。ただ一部にこの治療法に抵抗し、強い回転性めまいが続く場合には手術療法などの治療法が必要な場合もあります。
前庭神経炎
前庭神経炎はめまいの発症に風のような症状が先行することが多く、流行性に発症することもあることから、ウイルス感染による前庭神経節ニューロンの障害と考えられてきました。実際に前庭神経の変性・萎縮が認められ、ウイルス感染が示唆されています。他に血管障害説、脱髄性病態説があります。
症状は突然発症する非常に強い回転性めまいで数時間続きます。このとき難聴や耳鳴は伴いません。激しいめまい発作時には嘔気・嘔吐を伴います。
検査
聴力検査・平衡機能検査・血性ウイルス抗体価検査など。
治療
前庭神経炎の発症早期より傷害された前庭機能を改善させるためにステロイドによる点滴治療を行います。また、めまい症状の緩和のため対象治療も同時に行います。前庭神経炎は代償が働くことで回転性めまいは改善するのですが、一部にふらつきが残ることもあるので早期の治療が望ましいでしょう。
聴神経腫瘍
 聴神経腫瘍は内耳道内の第8脳神経から発生する神経鞘腫で、聴神経腫瘍という名前がついていますがほとんどが前庭神経(めまいの神経)から発生していて蝸牛神経(聞こえの神経)から発生しているものは少ないといわれています。腫瘍が大きくなって小脳や脳幹を圧迫するようになるとそれぞれの神経症状が出現してきます。
聴神経腫瘍は内耳道内の第8脳神経から発生する神経鞘腫で、聴神経腫瘍という名前がついていますがほとんどが前庭神経(めまいの神経)から発生していて蝸牛神経(聞こえの神経)から発生しているものは少ないといわれています。腫瘍が大きくなって小脳や脳幹を圧迫するようになるとそれぞれの神経症状が出現してきます。
症状は前庭神経由来であることが多い割には難聴・耳鳴といった蝸牛症状(聞こえの症状)が主で8割以上の患者さんがこのような訴えで受診されます。約4割にめまいが随伴したりめまいのみで発症することもあります。このような症状が初発として起こるため、時々突発性難聴と診断される場合も見られます。
検査
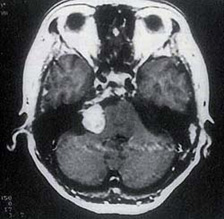
造影MRI検査にて造影される腫瘍が認められます。神経症状を調べるには聴力検査・平衡機能検査が必要です。治療前後で神経の機能を比較することも出来ます。
治療
聴神経の治療には主に手術療法、放射線療法(ガンマナイフ)と経過観察の三つの選択肢があります。治療は脳外科が専門になりますので聴神経腫瘍を認めた場合は脳外科への紹介となります。
脳血管障害によるめまい
脳血管障害が大脳半球に生じてもめまいが突発することはほとんどありません。脳血管障害によってめまいが突発するとしたら、それはほとんどが脳幹・小脳の脳血管障害です。めまいの頻度が特に高いのは前下小脳動脈(AICA)領域の梗塞、後下小脳動脈(PICA)、あるいは小脳の出血ないし梗塞が考えられます。これらの脳血管障害ではめまいが初発症状であったり、めまいが最も前景に立つ症状であることも多く、内耳疾患と間違えられる可能性があります。よく中枢性のめまいは浮動性であると言われますが、小脳・脳幹の梗塞や出血におけるめまいの約30%は回転性です。そのため中枢性めまいの鑑別のために随伴する神経症状に注意するべきでしょう。脳血管障害は脳外科が専門ですので、認めた場合は脳外科へ紹介となります。
1.前下小脳動脈(AICA)領域の梗塞
AICA領域の梗塞はPICA領域の梗塞に比べると頻度は少ないです。AICAは脳底動脈の主要分枝の一つで、主に橋・小脳に血流を供給し、分枝として橋の蝸牛神経核に血流を供給しているのみならず内耳の蝸牛にも血流を供給しているため症状が内耳疾患に似ています。AICAの閉塞は通常、橋下部外側に梗塞をもたらしますが、その際に同側の聴力障害や耳鳴が突発することが多いです。めまいは回転性めまいも多いので、鑑別のために上下肢の失調や腹肢、顔面や半身の感覚障害など他の神経症状に注意します。
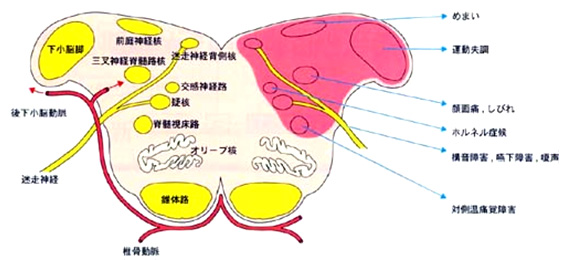
2.後下小脳動脈(PICA)領域の梗塞
PICAは椎骨動脈から分岐する主要血管で、その閉塞はしばしば延髄外側梗塞(Wallenberg症候群)をもたらします。Wallenberg症候群は回転性めまいをきたす代表的脳幹梗塞ですが浮動性めまいを訴えられることも多いです。また、PICA領域の梗塞ではPICAよりも椎骨動脈に閉塞性変化が見られることが多いです。典型例では急性の頭痛・めまい・悪心嘔吐を伴って発症して、疑核の障害により同側の咽頭・声帯麻痺をきたし、嚥下障害・さ声を呈し、交感神経下行路の障害によって同側のHorner症候群、下小脳脚の障害によって同側上下肢の運動失調が見られます。三叉神経脊髄路(下行性)と外側脊髄視床路の障害によって同側の顔面と対側の体幹及び上下肢の温痛覚障害を示します。ただこのような典型的症状を呈するものは少なく、このような症状のいくつかが見られるものの方が多いです。
3.小脳梗塞または出血
小脳はAICA,PICA及び上小脳動脈(SCA)から血流を供給されています。これらの血管が破綻または閉塞した場合、小脳に限局した脳出血または小脳を中心とする梗塞が生じることがあります。小脳出血または梗塞ではめまい・嘔気・嘔吐が主な症状で他の神経症状が乏しいことが多く、内耳性のめまいとの鑑別が難しい場合があります。構音障害や失調が比較的認められるので注意が必要です。
立ちくらみ・失神性めまい
立ちくらみは失神性めまいの症状の一つです。失神性めまいは短時間の脳全体の循環障害によるものが多く、原因として起立性低血圧、不整脈などの自律神経系と心血管系の異常によるものがあります。一般に「目の前が暗くなる」、「気が遠くなる」、「血の気が引いていく」、「地面に吸い込まれる」などの眼前暗黒感・失神感を感じ、立ったときに起こる失神性めまいを「立ちくらみ」と表現します。
起立性低血圧
臥位や座位から起立時に20mmHg以上の収縮血圧低下を示す状態を言いますが、通常の血圧が正常でもまたは高血圧でも全ての人に起こり得ます。起立性低血圧は、自律神経系の圧受容器反射の障害による神経原性起立性低血圧と、心拍出量減少に伴う非神経原性起立性低血圧に大別されます。一般に非神経原性起立性低血圧では圧受容器反射が作動するために立ったときに脈拍の増加を伴い、神経原性起立性低血圧では脈拍の増加を伴わないことが多いです。
神経原性起立性低血圧
| 1) | 節前型 多系統萎縮症、Parkinson病、Machado-Joseph病、Wernicke脳症、多発性梗塞、脊髄空洞症、脊髄腫瘍など |
|---|---|
| 2) | 節後型 突発性起立性低血圧、ある種の多発ニューロパチーなど |
| 3) | 交感神経緊張型 起立性調節障害、胃切除、褐色細胞腫など |
非神経原性起立性低血圧
| 1) | 循環血漿量の減少 脱水、貧血、心不全、内分泌疾患、電解質異常など |
|---|---|
| 2) | 血漿再分布の異常 虚弱体質、長期臥床、妊娠、静脈瘤、高身長など |
その他(薬物の副作用)
各種の降圧剤、抗うつ剤、麻酔薬、ドーパミン作動薬、抗ヒスタミン薬、β刺激薬など
起立性低血圧の治療は自律神経系の機能が深くかかわっているため、生活習慣の改善・食事療法・薬物療法など中心になります。まず、生活習慣としては過労を避け、十分な睡眠をとり、規則正しい生活を行うようにします。体位変換時に症状が出現する場合は、急激な動作は避けゆっくりと行うように注意します。食事は水分摂取量を多くし、特に合併症の問題がなければ、食塩も多めに摂取してかまいません。薬物療法では精神安定薬、自律神経調整薬、昇圧薬などが用いられます。
血圧とめまい
正常な人では全身血圧・脳潅流圧が少々変動しても生理的な範囲内の変動であれば脳血管が収縮もしくは拡張して脳血流には大きな変動が起こらないように働く脳循環自動調節があります。著明な高血圧や低血圧でめまいが起こるのは、脳循環自動調節能の作動範囲を超える高血圧あるいは低血圧が生じた場合です。また、血圧変動は軽度であっても、すでに脳循環自動調節能に異常があるときもめまいが起こります。






